Посттромбофлебитический синдром — это хроническое состояние, связанное с нарушением венозного оттока в нижних конечностях, которое развивается в результате осложнений после острого тромбоза глубоких вен. Обычно первые проявления посттромботической болезни возникают в течение 1−3 лет после эпизода тромбоза в венах нижних конечностей. Эта патология характеризуется частичным или полным разрушением клапанного аппарата, что влечет за собой венозный застой и появление трофических нарушений.
Причины развития патологии
Посттромботическая болезнь нижних конечностей является результатом осложнений, происходящих после тромбоза глубоких вен. Состояние характеризуется образованием сгустка крови, который преграждает просвет вен, вызывая острое нарушение кровообращения.
Научные исследования подтверждают, что после разрешения острого периода тромбоза, тромботические образования частично замещаются соединительной тканью, что приводит к структурным изменениям и сужению просвета пораженных сосудов. Главной причиной венозного застоя и увеличения давления в венах становится разрушение клапанного аппарата.
Накопление крови в венах нижних конечностей с течением времени приводит к микроциркулярным нарушениям кровообращения. Сократительная функция мышц ослабевает, что активирует проявление симптомов венозной недостаточности в нижних конечностях. Часть крови оттекает в уже перегруженную ногу, что приводит к увеличению давления в сосудах и усилению отеков. Нарушается питание кожных покровов, что в конечном итоге приводит к развитию дерматитов, экзем, а затем и трофических язв
Классификация
Классификация заболеваний вен проводится с учетом различных критериев, включая степень венозной недостаточности, характер течения и стадию. На сегодняшний день активно применяется также система классификации, основанная на 30-балльной шкале VCSS.
При анализе уделяется внимание различным параметрам, таким как выраженность отеков, размер трофических язв, использование компрессии и другим факторам, предоставляющим возможность оценить тяжесть венозной патологии в динамике.
Классификация по степени венозной недостаточности
Тромбоз и посттромботическая болезнь нижних конечностей могут развиваться на фоне недостаточности венозной системы или при ее отсутствии.
- Причинами тромбоза глубоких вен, развившегося при нулевой стадии венозной недостаточности, могут стать высокая вязкость крови, наличие неровности или атеросклеротической бляшки на сосудистой стенке. Спровоцировать тромбоз артерий и вен также могут медицинские процедуры: хирургическое вмешательство по поводу протезирования суставов, химиотерапия, лапароскопия.
- При тромбозе, развившемся на фоне первой стадии венозной недостаточности, больной жалуется на постоянную тяжесть в ногах, отеки и судороги икроножных мышц в ночное время.
- Тромбоз, развившийся на фоне второй стадии венозной недостаточности, характеризуется потемнением кожи, признаками дерматита или экземы. Отеки, появляющиеся в вечернее время проходят утром или сохраняются в течение всего дня.
- При тромбозе, развившемся на фоне самой тяжелой третьей стадии венозной недостаточности, на коже ног присутствуют болезненные трофические язвы или следы их заживления (рубцы и шрамы).
Классификация по формам
В зависимости от того, какие симптомы посттромботической болезни ног преобладают, различают четыре формы протекания посттромботической болезни:
- Венозная или варикозная форма наиболее распространена и развивается на фоне варикозной болезни вен. Локализация пораженной зоны определяется степенью патологии (как правило, страдают голени, колени, а также грудь и брюшная стенка).
- Отечно-болевая форма характеризуется отеками ног и протекает волнообразно. Локализуясь в пораженных областях, отеки со временем распространяются по всей конечности.
- Язвенная или трофическая форма протекает с образованием язв и экзем, появлением дерматита, пигментации, утратой волосяного покрова кожи в пораженных областях. Больная конечность темнеет, эпидермис становится сухим. Болезнь чаще поражает область голени.
Смешанная форма характеризуется неоднородной симптоматикой, присущей различным формам патологии.
Классификация по стадиям
В своем развитии болезнь проходит три стадии, характеризующиеся определенным периодом и последовательно нарастающими симптомами:
|
| Развивается в течение года после перенесенного тромбоза. В этот период тромб становится плотным, полностью перекрывая просвет вены. Пациент ощущает первые признаки венозной недостаточности: преходящие отеки, синдром «тяжелых ног». Длительное сохранение симптомов (более 3 месяцев) дает основание поставить диагноз «посттромбофлибический синдром». |
|
| Развивается в период от года до двух лет после окончания острого периода. Наблюдается усиление венозной недостаточности, что приводит к более выраженным симптомам: непреходящим отекам нижних конечностей, уплотнению тканей, признакам трофических расстройств. Данную стадию считают началом развития посттромботической болезни. |
|
|
|
Клинические проявления ПТБ
У некоторых пациентов симптомы посттромботической болезни проявляются с небольшой интенсивностью или умеренно, в то время как у других пациентов они быстро нарастают, в конечном итоге приводя к значительной потере работоспособности.
Перечислим эти симптомы:
- Чувство тяжести и распирания в конечностях. В зависимости от стадии патологии оно может быть постоянным или преходящим.
- Спазмы и судороги в ногах могут проявляться на любой стадии заболевания, чаще всего возникая в ночное время.
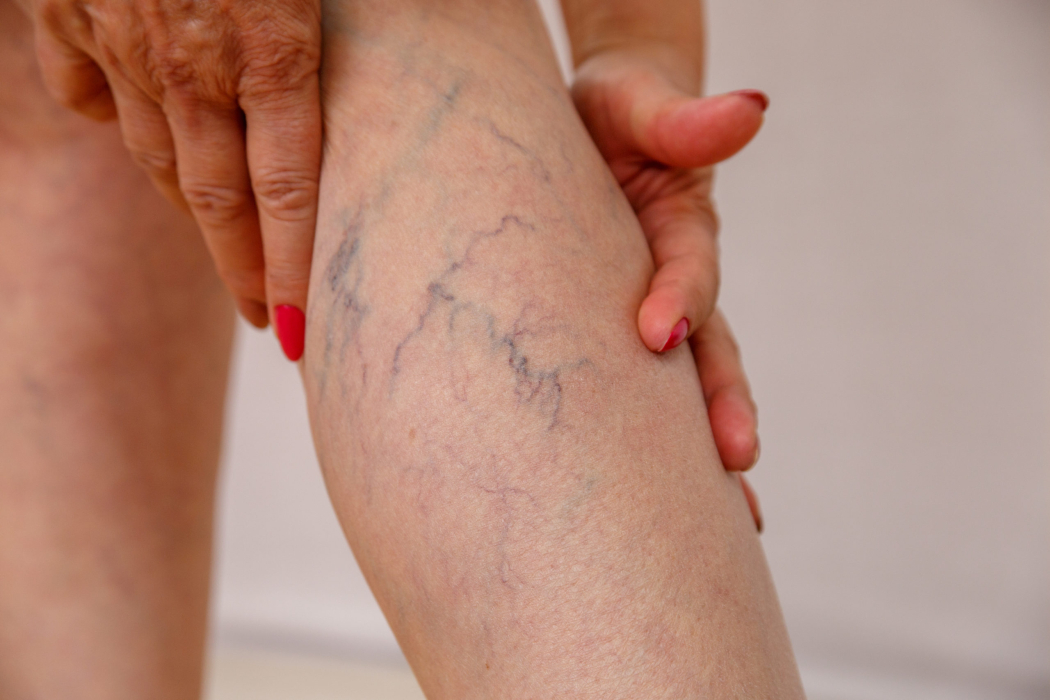
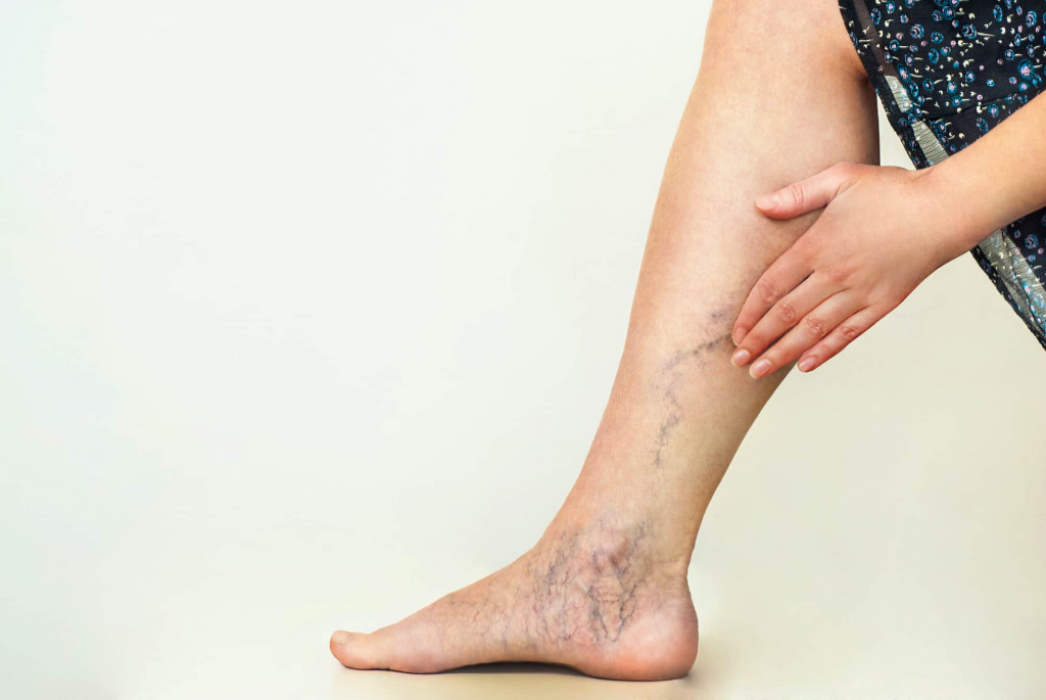
- Варикозное расширение вен проявляется отеками конечностей. Они регистрируются у больных на любой стадии посттромбофлебитической болезни подкожных вен, могут быть постоянными или развиваться после нагрузки.
- Иногда при ходьбе появляется боль в икрах, такое состояние называют венозной хромотой.
- Уплотнение мягких тканей ног является следствием длительных отеков, когда наблюдается замещение подкожной клетчатки фиброзной тканью. Кожные покровы теряют волосяной покров, становятся неподвижными.
- Кольцевидная пигментация, охватывающая нижнюю часть голени, — характерный признак, свидетельствующий о второй стадии посттромботической болезни. Позже именно на этих участках вследствие нарушения питания развиваются трофические язвы.
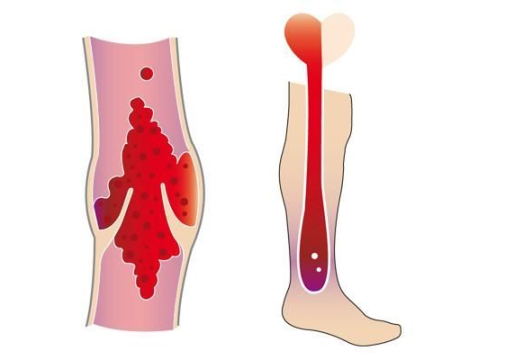
Диагностика ПТБ
Лечение посттромботической болезни нижних конечностей назначают по итогам комплексного обследования, включающего различные виды диагностики: внешний осмотр, анализ анамнестических данных, инструментальная диагностика, лабораторные исследования.
Сбор анамнеза
При первичном медицинском осмотре врач проводит оценку выраженности симптомов посттромботической болезни нижних конечностей.
Эти симптомы включают наличие расширенных вен, отеков, изменения в цвете и структуре кожных покровов, а также наличие трофических изменений.
Важным критерием при этой оценке является длительность проявления болезненных симптомов. Диагноз «посттромботический синдром» устанавливается только в случае сохранения болезненных проявлений более трех месяцев.
Инструментальная диагностика
Ультразвуковое дуплексное сканирование вен нижних конечностей относится к числу наиболее информативных методов обследования. На болезнь указывают следующие признаки:
- наличие неокрашенных просветов вен,
- белые участки — следы старых тромботических масс,
- утолщенные венозные стенки,
- признаки обратного кровотока.
Лабораторная диагностика
Для определения склонности организма пациента к образованию тромбов (тромбофилии) оценивают работу свертывающей системы, для чего проводят ряд лабораторных исследований:
- общий анализ крови,
- отдельные параметры биохимического анализа крови (общий белок, альбумин, общий холестерин, креатинин).
Исследуют коагулограмму.
При дифференциальной диагностике посттромботической болезни нижних конечностей учитываются другие патологии, такие как лимфостаз, атеросклероз, дерматит и нейродермит, склеродермия, васкулит, а также трофические язвы инфекционного происхождения.
Лечение
Лечение посттромботической болезни нижних конечностей подразумевает применение различных методов в зависимости от стадии патологии, выраженности симптомов и наличия сопутствующих заболеваний. Врач может рекомендовать пациенту консервативное лечение или хирургическое вмешательство в соответствии с индивидуальными особенностями его состояния.
Консервативное лечение
Консервативная терапия включает медикаментозные методы лечения и длительное использование компрессионного белья:
- Постоянное ношение эластичного компрессионного трикотажа способствует уменьшению боли и отеков при тромбозе, а также снижает риск развития посттромботической болезни.
- Для лечения глубоких и перфорантных вен применяют флеботропные лекарственные средства: венотоники повышают тонус вен, флебопротекторы защищают стенки сосудов и клапаны от разрушения.
- Для смягчения болезненных симптомов используют местное лечение с помощью мазей, обладающих анестезирующим и тонизирующим эффектом.
Хирургическое вмешательство
Если консервативное лечение ПТБ не приносит эффекта и болезнь продолжает прогрессировать, больному показано оперативное вмешательство. Показанием является также прогрессирующая декомпенсация кровообращения в пораженной конечности.
При посттромботической болезни проводят следующие виды хирургического вмешательства:
- Шунтирование относится к числу реконструктивных операций. Хирургическое лечение поверхностных вен проводят с целью коррекции нарушений сосудистой гемодинамики и стимулирования венозного оттока.
- Ангиопластика и стентирование сосудов пораженной конечности проводятся с целью восстановления кровотока.
- Вальвулопластика — операция по моделированию пораженных венозных клапанов из участка здоровой вены. Может применяться прямое восстановление клапанного аппарата с помощью микрохирургического вмешательства.
- Флебэктомия — это удаление патологически измененных подкожных вен. После хирургического вмешательства происходит постепенное перераспределение кровотока, вследствие чего состояние пораженной конечности улучшается.
Прогноз. Профилактика
Поскольку посттромботическая болезнь нижних конечностей развивается после тромбоза, прямых осложнений она не имеет.
К косвенным можно отнести:
- переход венозной недостаточности в более тяжелую стадию,
- рецидив тромбоза,
- увеличение зон, пораженных трофической язвой.
Прогноз болезни, в целом, благоприятный, но тяжесть протекания и длительность лечения зависят от степени пораженных вен нижних конечностей. Полного излечения добиться невозможно, целью лечения является отсутствие рецидивов, улучшение качества жизни больного.
Профилактика посттромботической болезни заключается в тщательном соблюдении рекомендаций лечащего врача (прием назначенных препаратов, ношение компрессионного белья).
Даже при отсутствии признаков нарушения оттока крови важно, чтобы пациенты вели здоровый образ жизни. Им противопоказано поднятие тяжестей, работа в горячих цехах, на открытом воздухе. Стоит отказаться от работы, где специалист вынужден длительное время пребывать на ногах: продавец, парикмахер, учитель.
Профилактика посттромботической болезни заключается еще и в том, чтобы своевременно выявлять и лечить сосудистые патологии, увеличивающие риск развития тромбозов.